La atrofia vaginal, también conocida como vaginitis atrófica, es una condición médica que ocurre principalmente en mujeres menopáusicas, pero también puede aparecer tras la lactancia, ciertas terapias hormonales o cirugías que afectan los ovarios o en aquellas con niveles bajos de estrógeno.
Características de la Atrofia vaginal
| Aspecto | Descripción |
| Tejido | Paredes vaginales más delgadas, menos elásticas y frágiles. |
| Lubricación | Disminuida, causando resequedad y molestias durante las relaciones sexuales. |
| pH vaginal | Se vuelve más alcalino, lo que aumenta riesgo de infecciones. |
| Irritación / inflamación | Picazón, ardor o sensación de quemazón. |
| Síntomas urinarios asociados | Frecuencia urinaria, urgencia, incontinencia leve o infecciones urinarias recurrentes. |
FISIOPATOLOGÍA
1. Disminución de estrógenos
La atrofia vaginal ocurre principalmente por deficiencia de estrógenos, como en la menopausia, lactancia prolongada o ciertos tratamientos hormonales.
- Los estrógenos son responsables de mantener la estructura, elasticidad y lubricación de la mucosa vaginal.
- Su disminución provoca cambios en la mucosa y en los tejidos subyacentes.
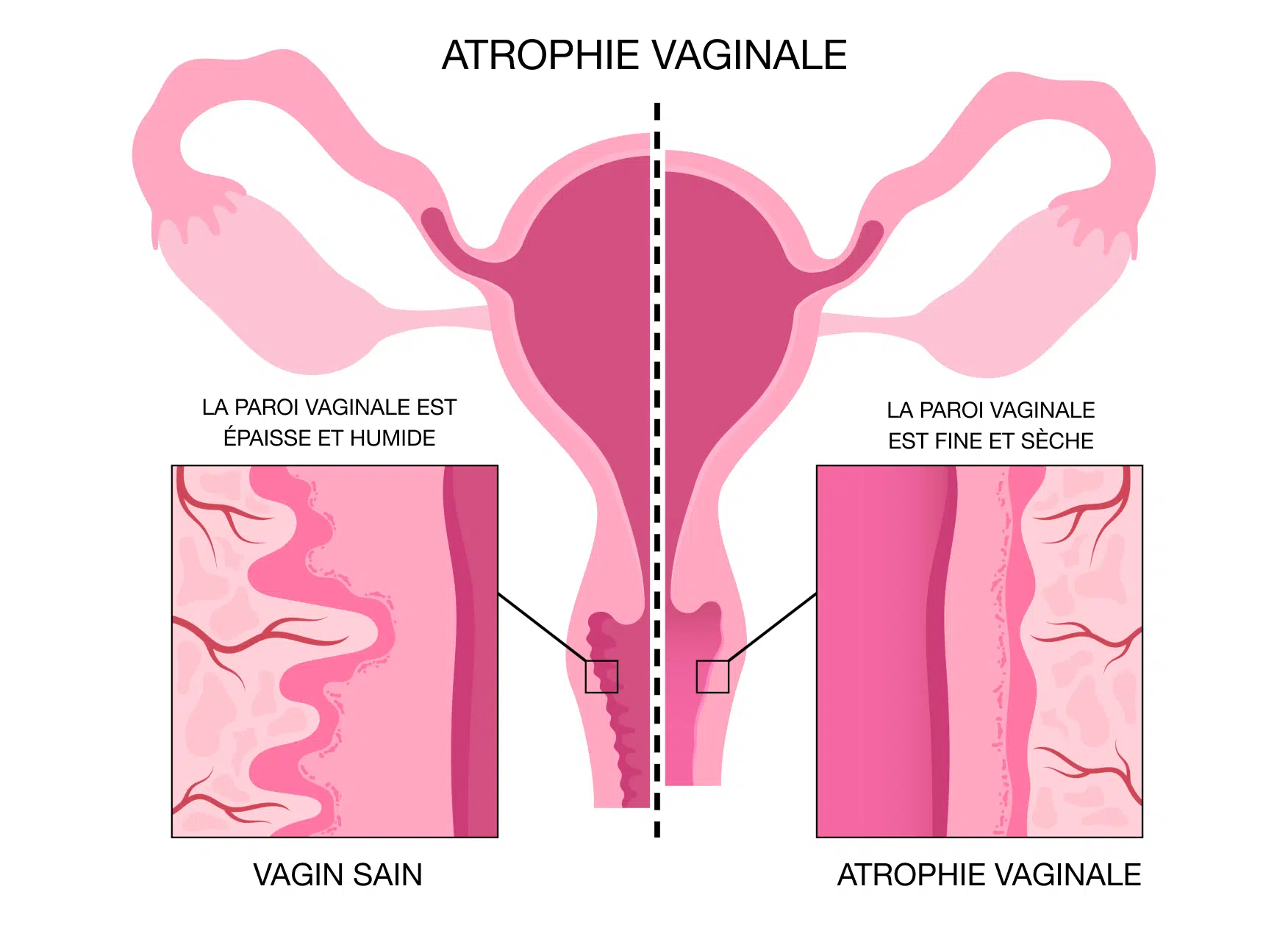
2. Cambios en la mucosa vaginal
Debido a la falta de estrógenos:
- La epidermis vaginal se adelgaza, pasando de un epitelio estratificado de varias capas a solo unas pocas capas.
- Disminuye la vascularización, lo que reduce la nutrición y regeneración celular.
- Se reduce la producción de glucógeno en las células epiteliales.
3. Alteración de la microbiota
- El glucógeno de la mucosa sirve de alimento para Lactobacillus, que produce ácido láctico y mantiene un pH vaginal ácido (~3.5–4.5).
- Con menos glucógeno, los lactobacilos disminuyen, el pH aumenta y el ambiente se vuelve más susceptible a infecciones.
4. Cambios en el tejido conectivo
- Se reduce la elastina y colágeno, disminuyendo la elasticidad vaginal.
- Esto provoca que la vagina sea más frágil y susceptible a microtraumatismos y sangrado.
5. Manifestaciones clínicas derivadas de estos cambios
- Sequedad y ardor: por disminución de secreción y vascularización
- Dispareunia: por adelgazamiento del epitelio y pérdida de elasticidad
- Mayor riesgo de infecciones urinarias y vaginales: por aumento del pH y pérdida de barrera protectora
CAUSAS PRINCIPALES:
- Menopausia: Disminución de estrógenos, que afectan la elasticidad y lubricación vaginal.
- Postparto o lactancia: Puede haber baja de estrógenos temporal.
- Tratamientos médicos: Como quimioterapia, radioterapia o medicamentos que reducen estrógenos (por ejemplo, para cáncer de mama).
- Enfermedades crónicas: Algunas condiciones hormonales o autoinmunes.
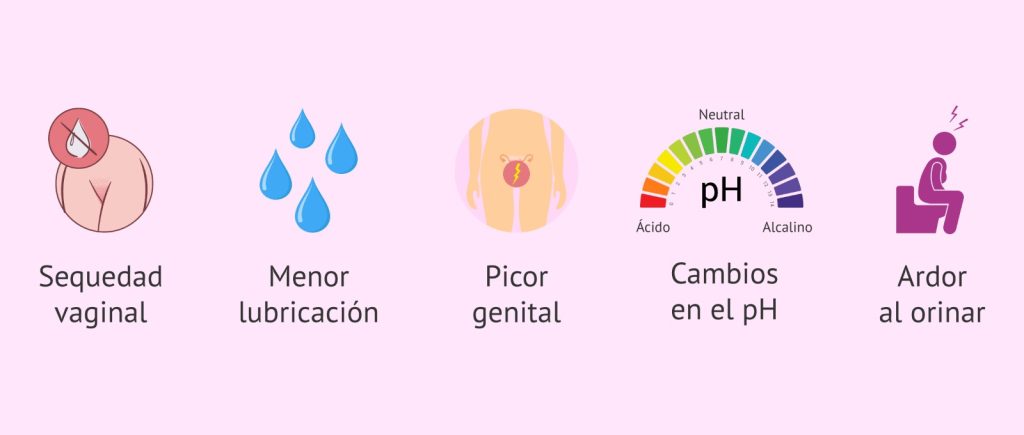
SÍNTOMAS FRECUENTES:
| Tipo de síntoma | Descripción |
| Síntomas vaginales | Sequedad, picazón, ardor, sensación de tirantez, mucosa fina y frágil |
| Dolor | Dolor o molestias durante las relaciones sexuales (dispareunia) |
| Sangrado | Sangrado ligero o pequeñas hemorragias tras el coito (spotting postcoital) |
| Síntomas urinarios | Ardor al orinar, aumento de frecuencia urinaria, infecciones recurrentes |
| Cambios en secreción | Disminución de flujo vaginal normal, secreción escasa |
| Alteración en pH y microbiota | pH más alcalino, mayor susceptibilidad a infecciones bacterianas o fúngicas |
| Otros | Sensación de tirantez o molestia al usar tampones o durante exploración ginecológica |
DIAGNOSTICO
1. Historia clínica
- Edad (menopausia, postparto, lactancia, tratamientos hormonales).
- Síntomas típicos: sequedad, ardor, dolor durante las relaciones sexuales, sangrado postcoital, infecciones urinarias recurrentes.
- Antecedentes médicos: tratamientos con inhibidores de estrógenos, quimioterapia, radioterapia.
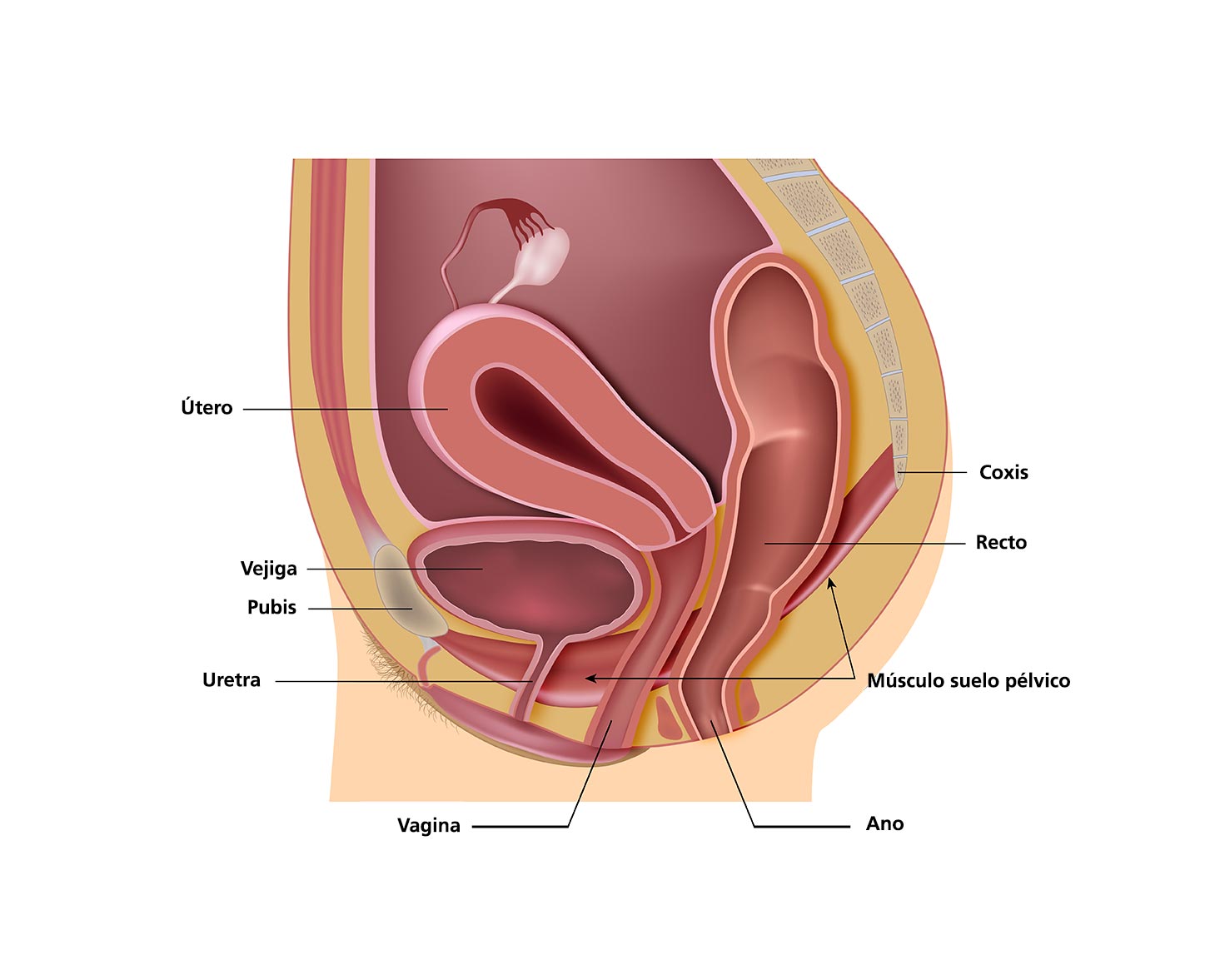
2. Examen físico y ginecológico
- Inspección: mucosa vaginal delgada, pálida, con pérdida de pliegues vaginales y fragilidad.
- Tacto vaginal: estrechamiento del canal vaginal, pérdida de elasticidad.
- pH vaginal: suele ser >5, más alcalino que el normal (3.5–4.5).
- Test de fragilidad capilar: la mucosa se sangra fácilmente al mínimo contacto.
3. Estudios complementarios
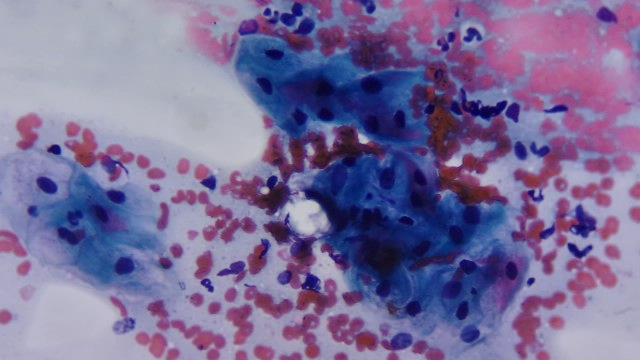
- Citología vaginal: muestra epitelio atrófico, predominio de células parabasal y escasa flora lactobacilar.
- Cultivo vaginal o urinario: si hay sospecha de infección secundaria.
- Valoración hormonal: en casos dudosos, se puede medir estradiol sérico, aunque no siempre es necesario.
TRATAMIENTO QUE OFRECEMOS
El tratamiento de la atrofia vaginal con medicina regenerativa se enfoca en estimular la reparación y regeneración del tejido vaginal usando técnicas más avanzadas que los tratamientos hormonales convencionales. Las estrategias principales incluyen:

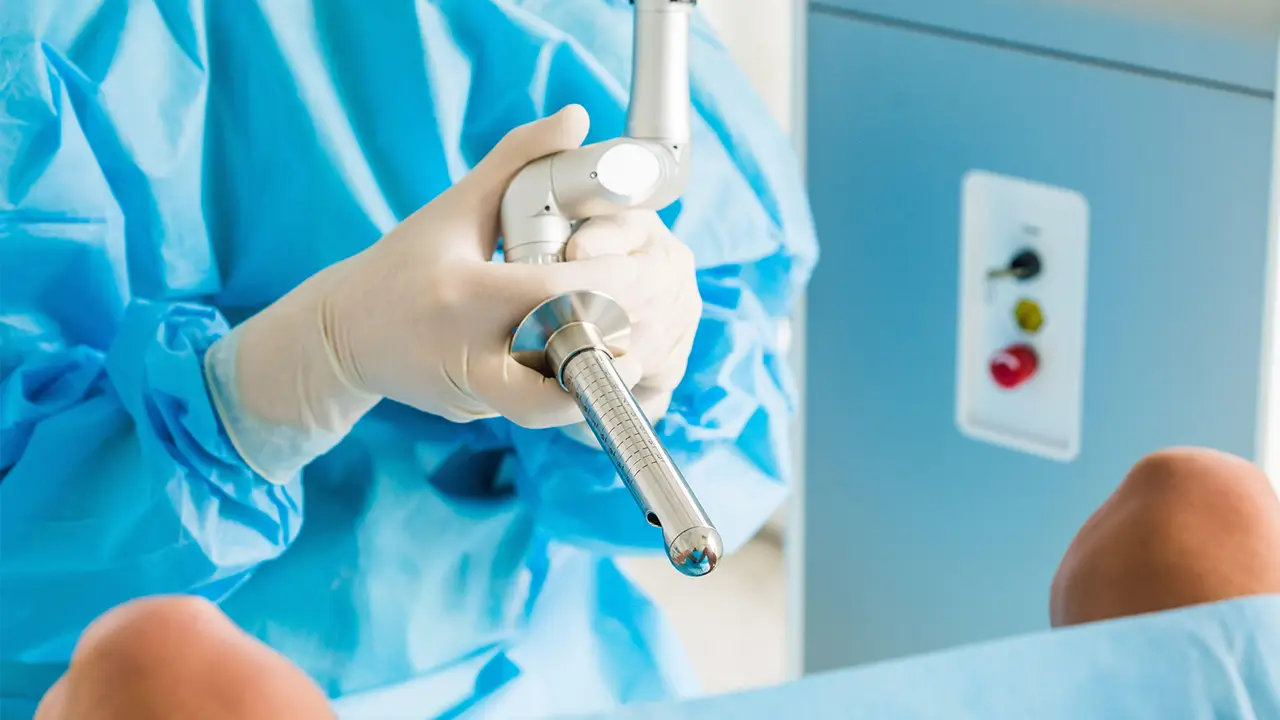
Terapia con láser vaginal (láser fraccionado o CO₂)
- Mecanismo: estimula la producción de colágeno y elastina en la mucosa vaginal y mejora la vascularización.
- Efectos: aumento del grosor del epitelio, mejor lubricación, reducción de sequedad y dispareunia.
- Procedimiento: ambulatorio, con sesiones cada 4–6 semanas, generalmente 2–3 sesiones.
- Ventaja: no requiere estrógenos, útil en pacientes con contraindicación hormonal.

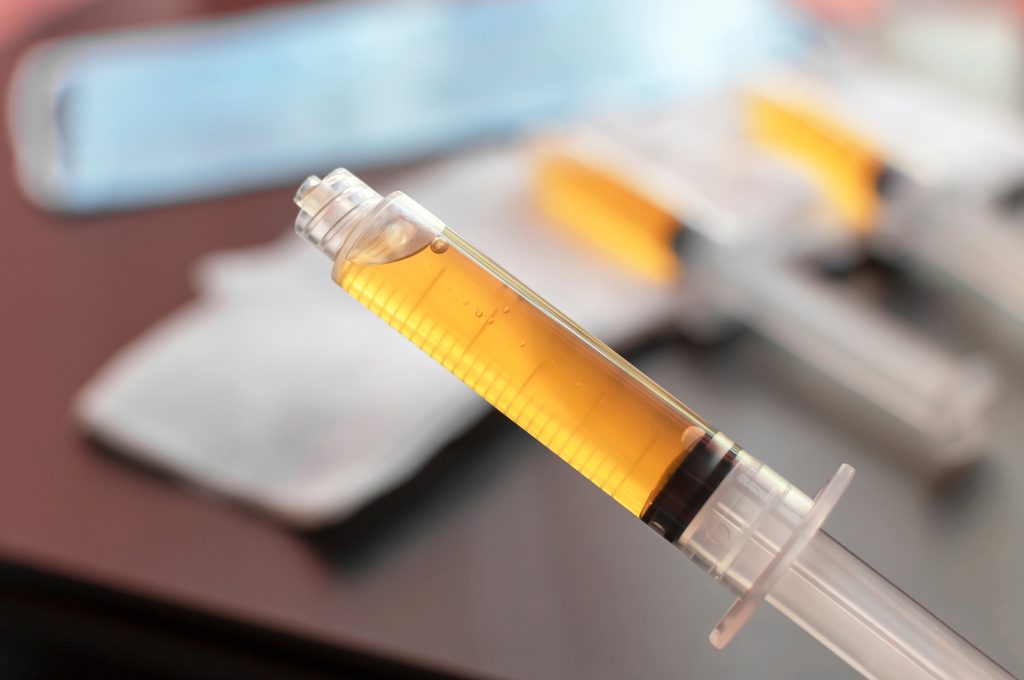
Terapia con plasma rico en plaquetas (PRP)
- Mecanismo: el PRP contiene factores de crecimiento que estimulan regeneración celular y vascular.
- Aplicación: se inyecta o se aplica tópicamente en la mucosa vaginal.
- Beneficio: mejora elasticidad, lubricación y grosor del tejido; puede reducir síntomas de sequedad y ardor.
- Consideración: aún se encuentra en estudio; resultados preliminares son prometedores.
Ventajas de la medicina regenerativa
- No depende de hormonas, útil en pacientes con cáncer de mama o riesgo de trombosis.
- Mejora la estructura y función del tejido, no solo los síntomas.
- Potencialmente efectos más duraderos que los lubricantes o cremas temporales.
Si presentas atrofia vaginal, hay varias medidas prácticas y médicas que pueden ayudarte a aliviar los síntomas, mejorar la salud vaginal y prevenir complicaciones. Consulta con nuestros especialistas!